Tag: sport
I certificati di idoneità medico-sportiva.
Facciamo chiarezza.
Il rilascio del certificato medico sportivo è regolato da leggi e normative nazionali.

In Italia, ad esempio, è obbligatorio per la pratica di molte discipline sportive sia a livello dilettantistico che agonistico.
A seconda delle attività che la persona intende svolgere la legge prevede diverse tipologie di certificato:
- Certificato ludico-sportivo
- Certificato per attività sportiva non agonistica
- Certificato per attività sportiva agonistica
Per ogni tipo di visita certificativa la legge specifica finalità, periodicità, modalità di esecuzione e titoli del Medico abilitato ad effettuarla.
Ai bambini fino ai 6 anni non è richiesto alcun certificato (salvo specifica indicazione del Pediatra).
Il Certificato ludico-sportivo
è un certificato non più obbligatorio, ma facoltativo dal 2013
(Legge Ministeriale n. 98 del 9 agosto 2013).
Viene rilasciato su richiesta a chiunque pratichi attività sportiva non agonistica e che non sia tesserato dalle Federazioni Sportive Nazionali o dagli Enti di Promozione Sportiva riconosciuti dal CONI.
Può essere rilasciato da qualsiasi medico abilitato alla professione su apposito modello predefinito ed immodificabile (allegato B D.M. 98).
Non vi è obbligo di eseguire un elettrocardiogramma, dura di norma un anno, può indicare delle limitazioni delle attività.
Il Certificato per attività sportiva non agonistica.
Prevede l’accertamento dello stato di buona salute, con misurazione della pressione arteriosa, nonché l’esecuzione o la visione dell’elettrocardiogramma di base (ECG).
La legge prevede:
- ECG a riposo effettuato almeno una volta nella vita.
- ECG a riposo eseguito ogni anno per sportivi di età superiore ai 60 anni o con altri fattori di rischio cardiovascolare.
- ECG a riposo eseguito ogni anno per soggetti con patologie croniche note e conclamate, che causino aumentato rischio cardiovascolare, indipendentemente dall’età.
La FMSI, tuttavia, ha dato indicazioni di eseguire l’elettrocardiogramma a ogni visita medico-sportiva non agonistica.
Il Certificato non agonistico è richiesto:
- per gli alunni che svolgono attività fisico-sportive parascolastiche, organizzate cioè dalle scuole al di fuori dall’orario di lezione;
- per coloro che fanno sport presso società affiliate alle Federazioni sportive nazionali e al Coni (ma che non siano considerati atleti agonisti).
- coloro che partecipano ai giochi sportivi studenteschi nelle fasi precedenti a quella nazionale.

La visita prevede oltre l’analisi e l’esame obiettivo, l’esecuzione/visione di un elettrocardiogramma a riposo
Il modello del certificato è stabilito dalla legge.
Può essere rilasciato da:
- specialisti in Medicina dello sport presso gli ambulatori delle ASL o presso centri privati autorizzati
- medici di medicina generale
- pediatri di libera scelta convenzionati con il SSN, limitatamente ai propri assistiti
- medici della Federazione medico-sportiva del CONI.
L’attività sportiva di particolare ed elevato impegno cardio-vascolare.
Regolamentata dal Decreto ministeriale 24 aprile 2013.
Detta certificazione è riferita a quei soggetti “non tesserati” che partecipano a manifestazioni non
agonistiche o di tipo ludico-motorio quali manifestazioni podistiche di lunghezza superiore ai 20 Km,
gran fondo di ciclismo, di nuoto, di sci di fondo o altre tipologie analoghe, patrocinate da Federazioni Sportive, Discipline Sportive Associate ed Enti di Promozione Sportiva.

Il controllo medico deve necessariamente comprendere:
- rilevazione della pressione arteriosa;
- elettrocardiogramma basale,
- step test o un test ergometrico con monitoraggio dell’attività cardiaca;
- altri eventuali accertamenti ritenuti utili e opportuni a giudizio del medico;
Il Certificato per attività sportiva agonistica.
È regolamentato da:
Decreto ministeriale 18 2 1982
Riguarda:
tutti i tesserati ad una Federazione del CONI, a una Disciplina Sportiva Associata o a un Ente di
Promozione Sportiva riconosciuto dal CONI, con età minima di inizio e di fine dell’attività
agonistica, stabilita da ciascuno di questi soggetti;
i partecipanti alle fasi nazionali dei Giochi della Gioventù.
Il certificato per l’attività agonistica può essere rilasciato da Medici in possesso della specializzazione in Medicina dello Sport o dell’attestato
ministeriale di cui alla legge n. 1099/71, operanti presso strutture pubbliche o private accreditate dalle Regioni.
La Circolare ministeriale del 31 gennaio 1983, n.7 chiarisce che “Per i medici della Federazione
medico-sportiva italiana bisogna intendere coloro che lo statuto della federazione stessa definisce
«soci ordinari» e cioè medici in possesso della specializzazione in medicina dello sport o
dell’attestato ministeriale di cui alla legge n. 1099/71″
Il protocollo di visita è valido su tutto il territorio nazionale, con varianti in funzione delle diverse discipline.
La visita medica per il rilascio dell’idoneità agonistica per gli sport di cui alla Tabella A
dell’Allegato 1 al Decreto in parola deve comprendere:
l’anamnesi;
la determinazione del peso corporeo (in Kg) e della statura (in cm);
l’esame obiettivo, con particolare riguardo agli organi ed apparati specificamente impegnati
nello sport praticato;
l’esame generico dell’acuità visiva mediante ottotipo luminoso;
l’esame del senso cromatico (solo per gli sport motoristici);
il rilievo indicativo della percezione della voce sussurrata a 4m di distanza, quando non è
previsto l’esame specialistico ORL;
test delle urine;
elettrocardiogramma a riposo (ECG basale).

Per gli sport di cui alla Tabella B, dell’Allegato 1 del D.M. , oltre a quanto sopra, sono previsti:
lo step test (3min) con valutazione della tolleranza allo sforzo fisico mediante calcolo IRI;
l’esame spirografico con rilevamento dei seguenti parametri:
capacità vitale (CV);
volume respiratorio massimo al secondo (VEMS);
indice di Tiffeneau (VEMS/CV);
massima ventilazione volontaria (MVV).

Pickleball. 8 consigli per praticarlo in sicurezza.

Anche se il pickleball è uno sport a basso indice di rischio traumatico, è opportuno, per ridurre ulteriormente il rischio e per migliorare le proprie prestazioni, mettere in conto una preparazione atletica ed osservare alcune regole.

Mantenere una buona idratazione. Poiché l’idratazione è importante per un buona performance e per un buon recupero è fondamentale bere acqua prima durante e dopo il gioco. Non è necessario ricorrere a integratori salini se non in condizione di temperature particolarmente elevate.
Eseguire sempre un warm-up (per esempio un poco di corsa in campo o salti sul posto) e stretching (in particolare di spalle, braccia e gambe).
Pur essendo un’attività a basso impatto sulle articolazioni, comunque comporta rapidi movimenti e cambi di direzione. E’ quindi opportuno prestare attenzione ad utilizzare calzature adatte e curare la tecnica per ridurre ulteriormente il rischio di danni.

Prevedere nella preparazione esercizi per il miglioramento della forza e per il miglioramento della funzione cardio-vascolare.
I movimenti del pickleball sono per lo più ripetitivi, andrebbero quindi affiancate attività diverse (nuoto, ciclismo, yoga … ) a completamento dell’allenamento specifico.
Curare l’alimentazione con una dieta bilanciata, ricca in frutta, verdure, proteine e glucidi.
Non sottovalutare mai i messaggi del proprio corpo e non ignorare segnali di fatica, o dolore. Riposare quando necessario può mettere al riparo da infortuni più gravi.
Non dimenticare la protezione cutanea utilizzando abbigliamento adatto e filtri solari.
Il 20 maggio: 1⁰ confronto Triestino sulla Medicina dello sport.

A Trieste il primo confronto sulla medicina dello sport.
Il 20 maggio si terrà a Trieste il “primo confronto Triestino sulla medicina dello sport”
La sede prescelta per il convegno è la centralissima sala San Nicolò presso il Palace Suite, in via Dante 6. L’organizzazione è stata affidata alla KeyCongressi di Trieste.
I lavori, che si apriranno alle 9 e si protarranno sino al pomeriggio, saranno divisi in più sessioni.
Al mattino verranno focalizzati aspetti ortopedico traumatologici, in particolare sulla patologia della spalla instabile, sulle tendiniti dell’Achille e sulle problematiche relative alla colonna dei giovani sportivi.
Nel pomeriggio verranno discussi gli aspetti legati a patologie respiratorie, al diabete ed all’obesità nei giovani sportivi.
Novità: ottenuto accreditamento ECM anche per infermieri, fisioterapisti, biologi, farmacisti, dietisti, assistenti sanitari.
DECRETO DEL PRESIDENTE DELLA REPUBBLICA 9 luglio 2010, n. 133.
Nuovo regolamento di attuazione della legge
25 marzo 1985, n. 106, concernente la disciplina del
volo da diporto o sportivo.
La legge che disciplina il volo da diporto sportivo è il DPR 133. Nell’allegato 1, sotto riportato, la normativa riguardante gli aspetti medici.
ALLEGATO I – REQUISITI PSICO-FISICI
APPARATO CARDIOVASCOLARE:
Una visita cardiologia è richiesta alla prima visita di rilascio.
Un elettrocardiogramma è richiesto alla prima visita di rilascio e successivamente ad ogni visita dopo i 50 anni.
La pressione arteriosa sistolica e diastolica, con o senza trattamento, non deve eccedere rispettivamente 160 mmHg e 95 mmHg. La licenza deve essere temporaneamente sospesa in caso di inizio di terapia farmacologia
Coronaropatie: Il richiedente affetto da coronaropatia sintomatica, infarto del miocardio e/o dopo intervento chirurgico di by-pass coronarico o angioplastica può essere giudicato idoneo dopo almeno 6 mesi e con test sotto sforzo o test equivalente soddisfacente e negativo per ischemia.
Disturbi del ritmo: Il richiedente con disturbi significativi del ritmo cardiaco deve essere giudicato non idoneo, a meno che tale patologia non venga giudicata da uno specialista, dopo effettuazione di ECG sotto sforzo e Holter dinamico 24 ore, come non interferente con l’esercizio in sicurezza dell’attività di volo.
Patologia valvolari: il richiedente con sostituzione/riparazione di valvole cardiache deve essere giudicato non idoneo, a meno che tale patologia non venga giudicata da uno specialista, dopo effettuazione di ecocardiogramma e con frazione di eiezione non inferiore al 40%, come non interferente con l’esercizio in sicurezza dell’attività di volo.
L’aneurisma dell’aorta è causa di non idoneità.
SISTEMA METABOLICO ED ENDOCRINO:
Il richiedente con diabete mellito tipo 1 o di tipo 2 in trattamento con secretagoghi o in trattamento insulinico deve essere giudicato idoneo qualora abbia buona cognizione dei sintomi di allarme dello stato di ipoglicemia, non presenti segni di neuropatia diabetica in atto e dalle risultanze degli esami clinici risulti un buon controllo glicemico. Durante lo svolgimento dell’attività VDS il valore della glicemia deve essere tale da scongiurare l’insorgenza di eventuali ipoglicemie. Per tali richiedenti è permessa l’attività di volo senza il trasporto di passeggeri a meno che non sia affiancato, su velivolo dotato di doppi comandi, altro pilota abilitato. Di quanto precede il medico ne da atto nel redigendo certificato .
Il richiedente con diabete mellito tipo 2 in trattamento con insulinosensibilizzanti e/o incretinomimetici o DPP 4 inibitori è giudicato idoneo, previo parere del diabetologo che abbia accertato il grado di complicanze micro macroangiopatiche e neuropatiche.
SISTEMA GENITOURINARIO:
Un esame delle urine è richiesto ad ogni rinnovo.
L’esame urine non deve presentare valori patologici significativi.
Il richiedente con calcoli urinari tali da poter causare una colica renale deve essere giudicato non idoneo.
OSTETRICIA:
in gravidanza il richiedente può esercitare attività VDS fino alla 26^ settimana.
NEUROPSICHIATRIA:
il richiedente deve essere esente da psicosi, disturbi della personalità, nevrosi, epilessia, disturbi della coscienza, etilismo e tossicodipendenza.
Tuttavia:
Uso di alcol: l’esaminato con anamnesi positiva ad una pregressa dipendenza dall’uso di alcol può essere giudicato idoneo qualora sia trascorso un anno dalla cessazione dello stato di dipendenza e i parametri del sangue si siano normalizzati. In tal caso l’idoneità deve essere limitata ad operazioni senza passeggeri. La limitazione può essere rimossa dopo due anni .
Epilessia: i candidati con anamnesi positiva per epilessia possono essere giudicati idonei se sono stati esenti da crisi per almeno 10 anni senza assumere farmaci anticonvulsivanti in tale periodo. Nel caso di epilessia alcolica l’esaminato può essere giudicato idoneo solo ad operazioni senza passeggeri se nell’anno antecedente alla richiesta viene dimostrato il mancato uso di sostanze. Tale limitazione può essere rimossa dopo 6 anni. I candidati con anamnesi positiva di presunta perdita di coscienza alterata con segni tipici di epilessia (perdita di coscienza per più di 5 minuti, amnesia superiore ai 5 minuti, ferite, morso della lingua, incontinenza, mantenimento della coscienza ma con comportamento confuso, cefalea post-crisi) possono essere giudicati idonei qualora non si siano verificati ulteriori episodi per almeno 5 anni. I candidati possono essere giudicati idonei ma con i privilegi limitati ad operare senza trasporto di passeggeri se il loro ultimo episodio di perdita di coscienza o di coscienza alterata con segni tipici dell’epilessia è occorso più di un anno prima, ed in assenza di ulteriori episodi ed in assenza di trattamento farmacologico durante tale periodo.
Perdita di sensi: i candidati con anamnesi positiva ad un episodio di perdita di sensi possono essere giudicati idonei, a condizione che ulteriori episodi siano improbabili.
Disordini neurologici cronici (es. Morbo di Parkinson, sclerosi multipla): i candidati possono essere giudicati idonei se in condizioni stabili con una adeguata funzionalità motoria.
Predisposizione a crisi di vertigine (es. malattia di Meniere): i candidati con anamnsi positiva a pregresse crisi di vertigine possono essere giudicati idonei per operazioni senza trasporto di passeggeri qualora attacchi ricorrenti siano improbabili. Dopo il periodo di due anni in assenza di sintomi, la limitazione può essere rimossa.
Tumori sopratentoriali benigni trattati con craniotomia: i candidati con anamnesi positiva, se curati ed in assenza di crisi epilettiche, possono essere considerati idonei per operazioni senza trasporto di passeggeri per due anni. La limitazione può essere rimossa dopo un ulteriore periodo di 4 anni.
Trattamento per tumore pituitario: in assenza di difetto del campo visivo, nel caso in cui il candidato si sia pienamente ristabilito, questo può essere giudicato idoneo per operazioni senza trasporto di passeggeri. La limitazione può essere rimossa dopo due anni .
Tumori cerebrali maligni: i tumori di grado da 1 a 4 sono oggetto di non idoneità permanente. I candidati con tumori infratentoriali di grado non elevato possono essere giudicati idonei per operazioni di volo senza il trasporto di passeggeri quando sia trascorso un periodo di un anno libero da sintomi di malattia. La limitazione può essere rimossa dopo un ulteriore periodo di 4 anni.
Gravi traumi al capo
Ematoma cranico: in caso di anamnesi positiva l’idoneità può essere riconosciuta quando, a seguito di visita specialistica, si evidenzi che il rischio di epilessia sia non superiore al 2% per anno e che si sia verificata la completa guarigione clinica.
Ematoma subdurale acuto. In caso di anamnesi positiva: l’idoneità può essere riconosciuta quando, a seguito di valutazione specialistica, si evidenzi che il rischio di epilessia sia non superiore al 2% per anno e che si sia verificata la completa guarigione clinica.
Se il trattamento è condotto attraverso l’effettuazione di fori sulla teca cranica e si sia verificata la completa guarigione clinica, il candidato può essere considerato idoneo per operazioni di volo senza il trasporto di passeggeri dopo che siano trascorsi 6 mesi.
Se il trattamento è stato effettuato tramite craniotomia e si sia verificata la completa guarigione clinica, il candidato può essere considerato idoneo per operazioni senza il trasporto di passeggeri, dopo che sia trascorso 1 anno.
Le limitazioni possono essere rimosse quando, a seguito di valutazione specialistica, si evidenzi che il rischio di epilessia non sia superiore al 2% per anno.
Ematoma subdurale cranico trattato chirurgicamente: in caso di anamnesi positiva, il candidato, se completamente guarito, può essere considerato idoneo per operazioni di volo senza il trasporto di passeggeri. La limitazione può essere rimossa dopo due anni dalla completa guarigione.
Emorragia intracerebrale acuta. In caso di anamnesi positiva: l’idoneità può essere riconosciuta quando, a seguiito di valutazione specialistica, si evidenzi che il rischio di epilessia non sia superiore al 2% per anno.
Emorragia subaracranoidea. Se non è stata determinata la causa e ci sia stata la completa guarigione e l’angiografia cerebrale risulti normale, il candidato può essere giudicato idoneo per operazioni di volo senza il trasporto di passeggeri, dopo che siano trascorsi 6 mesi.
Se la causa sia un aneurisma intracranico anteriore o posteriore che sia stato trattato chirurgicamente senza deficit neurologici residui, il candidato può essere considerato idoneo per operazioni di volo senza il trasporto di passeggeri non appena raggiunta la guarigione. La limitazione può essere rimossa dopo 2 anni.
Se la causa è un aneurisma della cerebrale media che sia stato trattato chirurgicamente, il candidato può essere considerato idoneo per operazioni di volo senza il trasporto di passeggeri dopo 6 mesi. La limitazione può essere rimossa dopo due anni .
Quando non si ricorra alla chirurgia, ma sono usate altre tecniche, quali l’introduzione di fili nelle arterie,il candidato può essere considerato idoneo per operazioni di volo senza passeggeri quando clinicamente guarito e quando vi sia evidenza della completa ablazione dell’aneurisma. La limitazione può essere rimossa quando, a seguito di valutazione specialistica, si evidenzi che il rischio di epilessia non sia superiore al 2% per anno .
Se l’emorragia subaracnoidea non è stata trattata, e se clinicamente guarita, il candidato può essere considerato idoneo per operazioni di volo senza passeggeri dopo che siano trascorsi 6 mesi dall’evento.
Riscontro casuale di aneurisma intracranico. In caso di anamnesi positiva: i. se trattati, gli aneurismi anteriori, esclusi quelli della carotide intracavernosa, devono essere inferiori ai 13 mm di diametro. Gli aneurismi posteriori devono essere inferiori ai 7 mm di diametro. Se tali limiti dimensionali vengono superati, ilcandidato può essere giudicato idoneo per operazioni di volo senza il trasporto di passeggeri. ii. Se trattato chirurgicamente il candidato può essere giudicato idoneo per operazioni di volo senza il trasporto passeggeri quando clinicamente guarito. La limitazione può essere rimossa dopo due anni.
Emorragia subaracnoidea causata da malformazione arteriovenosa intracranica. In caso di anamnesi positiva:
se trattato chirurgicamente, esente da crisi epilettiche e clinicamente guarito,il candidato può essere giudicato idoneo per operazioni di volo senza il trasporto di passeggeri per due anni. La limitazione può essere rimossa dopo ulteriori 8 anni.
Se non viene effettuato alcun trattamento, il candidato può essere giudicato idoneo per operazioni di volo senza trasporto passeggeri. La limitazione non può essere rimossa.
APPARATO VISIVO:
l’acutezza visiva, con o senza correzione, deve essere almeno 5/10 in ogni occhio separatamente. Tuttavia il candidato che presenti ambliopia o monocularità può essere giudicato idoneo se l’acuità visiva nell’occhio sano è di 10/10, con o senza correzione e a seguito dell’effettuazione di un test in volo soddisfacente,
La visione dei colori per trasparenza deve essere normale.
I candidati dovranno avere un campo visivo binoculare normale o un campo visivo monoculare normale.
APPARATO OTORINOLARINGOIATRICO
il candidato deve essere in grado di correttamente la voce di conversazione alla distanza di due metri e con le spalle rivolte all’esaminatore.
La funzione vestibolare deve essere normale
Sommario degli accertamenti minimi necessari all’accertamento dell’idoneità al pilotaggio VDS:
Validità del certificato 2 anni, 1 anno per pilota istruttore che abbia oltre 40 anni
- Visita cardiologica alla visita iniziale alle visite successive solo se indicato.
- Elettrocardiogramma alla visita iniziale ad ogni visita successiva dopo i 50 anni
- Emoglobina alla visita iniziale
- Analisi chimica dell’urina alla visita iniziale e a tutte le visite successive mediante stick test
- Esame della capacità uditiva mediante percezione della voce di conversazione a due metri con le spalle all’esaminatore alla visita iniziale e a tutte le visite successive
- Esame visus, visione dei colori per trasparenza e valutazione del campo visivo alla visita iniziale e a tutte le visite successive
- Altri accertamenti specialistici e/o strumentali aolo se indicati sulla base dell’anamnesi e della visita medica.
- Gli accertamenti specialistici e/o strumentali richiesti devono essere attestati da struttura appartenente al Servizio Sanitario Nazionale o con esso convenzionata.

Mascherine e sport: opinioni e fatti. L’idea che le mascherine siano tossiche e facciano male ai polmoni e al sistema immunitario è una fake news.
Diverse voci affermano effetti deleteri derivanti dall’uso delle mascherine nello sport. Le evidenze scientifiche affermano il contrario.
Recentemente si sente molto parlare di mascherine e sport.
Ne parlano esperti e meno esperti, da diversi punti di vista.
A cominciare dai politici, come Matteo Renzi, che, come riferì Huffpost , l’11 ottobre dello scorso anno twittava: “Giusto essere prudenti, rispettare le regole e indossare la mascherina. Sostenere invece che si debba usare la mascherina anche mentre si corre è semplicemente assurdo. Spero che il Governo ci ripensi subito”.
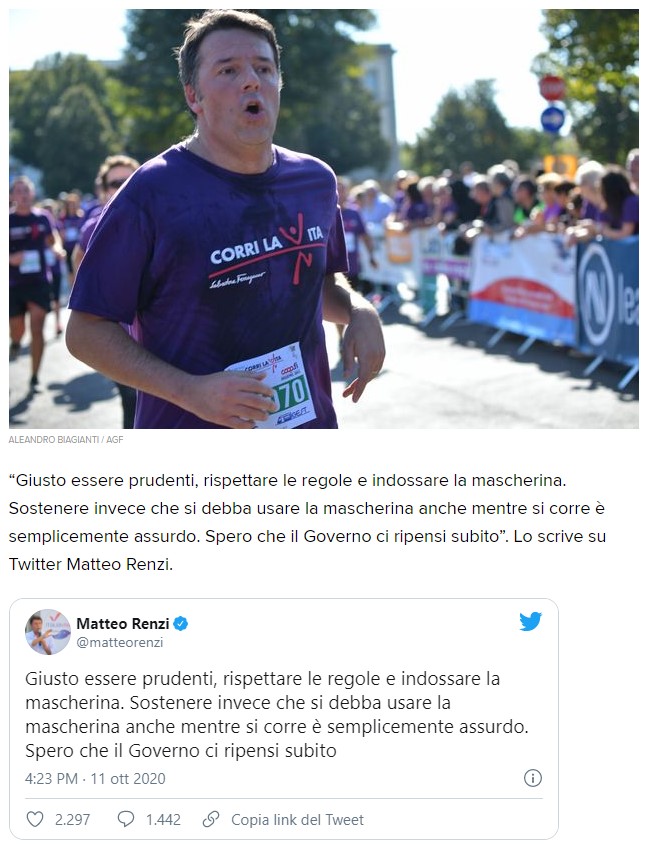
E così si sono potuti leggere articoli su diverse testate nei quali si sosteneva, anche da parte di medici, che l’uso della mascherina nella pratica sportiva era deleterio. Per citarne alcuni:
il 15 maggio 2020 su Montagna tv, sito sul mondo della montagna , un medico teorizzava che nello sport, contrariamente a quanto avviene nelle normali attività di ogni giorno, la mascherina
“ … essendo una barriera non garantisce un ottimale afflusso di ossigeno, soprattutto sotto sforzo. Quindi può essere un problema nel momento in cui il corpo richiede più ossigeno. Inoltre, se la si indossa correttamente, all’interno della mascherina si accumula una parte dell’anidride carbonica espirata. Nella normale attività respiratoria questa ha il tempo di uscire, sotto sforzo il maggior numero di atti respiratori fa si che venga respirata e che se ne accumuli sempre di nuova. Nel momento in cui se ne accumula troppa la funzionalità respiratoria non è più ottimale. … “. In alternativa all’uso della mascherina
sconsigliava di correre in fila indiana, ma di farlo mantenendo una distanza di sicurezza di circa 4 metri.
Come, per altro, si è sempre visto fare.

L’inserto Salute de La Repubblica del 10 maggio 2020 un articolo era titolato:
“
Atleti con la mascherina? No, si rischia la mancanza di ossigeno
di GIULIA MASOERO REGIS
Sconsigliata per corsa e ciclismo ad alta intensità perché bisogna ventilare di più”
Il 17 aprile 2020 il dottor Alberto Macis, in un’intervista su L’Unione Sarda sosteneva:
“La mascherina è controproducente, se indossata durante la corsa o, comunque, durante l’attività motoria. Parliamo, naturalmente, di mascherine chirurgiche, che hanno lo scopo di proteggere gli altri dalla vaporizzazione del respiro di chi le indossa. I ‘droplet’, le goccioline che veicolano il virus, vengono bloccate, proteggendo le persone che stanno accanto”. Il dottor Macis prova ad analizzare quel passaggio che tanto fa discutere: “Se si corre la mattina presto, è difficile incontrare altre persone. E il rischio si elimina comunque mantenendo la distanza di un metro dagli altri”.
ATTENZIONE ALLA CO2 – “Capisco che chi governa debba decidere facendo attenzione alla testa degli altri”, prosegue il dottor Macis, “ma la mascherina crea problemi. Se, per esempio, la si indossa durante un test da sforzo, io medico sono protetto da eventuali vaporizzazioni. Ma chi si sottopone a sforzo, con la mascherina che copre naso e bocca, respira una quantità maggiore di anidride carbonica, rischiando di andare in alcalosi e quindi rischiando lo svenimento. Perché, in questo modo, si respira una miscela di CO2 superiore a quella presente nell’aria”. In evidente disaccordo con il Collega che chiedeva un distanziamento di 4 metri perché il droplet arriverebbe ad almeno due metri e mezzo.
Ma non solo alcuni medici si sono spesi in teorie contro l’uso della mascherina. Anche mamme ed avvocati si sono autoproclamati esperti in fatto di fisiologia respiratoria. Infatti il 18 novembre 2020, il sito della “Associazione di studi e informazione sulla salute” pubblicava: “Mascherine e sport – la denuncia di una mamma”. In tale poste la redazione affermava :”
Sul sito della Federazione Medico Sportiva Italiana si legge che “La CERTIFICAZIONE D’IDONEITÀ è ben più di un mero obbligo di legge; rappresenta il più valido strumento di prevenzione per la tutela sanitaria e la valorizzazione del patrimonio sportivo nazionale. La visita di idoneità, infatti, non ha solo la funzione di evidenziare eventuali incompatibilità con la pratica sportiva, ma anche di rilevare possibili patologie prevenendo lo sviluppo di complicanze future.”
Ciò premesso fa specie che presso alcuni istituti di medicina dello sport si sottopongano gli atleti (anche minorenni) al consueto test da sforzo al cicloergometro ed ergospirometria con indosso la mascherina.” Ma non spiegava perché far indossare la mascherina durante il test fosse contrario a quanto previsto per la certificazione d’idoneità da parte della Federazione Medico Sportiva Italiana.
Il 20 gennaio 2021 di nuovo l’inserto Salute de La Repubblica si occupò di sport e mascherine, questa volta ritrattando quanto affermato l’anno prima, infatti tiolò:
Fiato corto: non è colpa della mascherina
di Giulia Masoero Regis
Uno studio del Centro cardiologico Monzino conferma: nessuna conseguenza sul cuore
Sulla stessa linea il sito Wired.it che il 6 ottobre 2020 pubblicava:
No, le mascherine non aumentano il rischio di intossicazione da anidride carbonica
Le mascherine non causano danni, nemmeno a chi ha la Bpco. Uno studio pubblicato sulla rivista dell’American Thoracic Society dimostra che non intrappolano l’anidride carbonica e dunque non determinano una sovra-esposizione alla CO2, come riferito da alcune voci. Un’altra fake news
Nell’articolo viene riportato:
“L’idea che le mascherine siano tossiche e facciano male ai polmoni e al sistema immunitario è una fake news che ha circolato durante tutto questo periodo e che è stata smascherata più volte dalle autorità sanitarie nazionali e internazionali. Recentemente a farlo è stata la Fnomceo, Federazione nazionale degli Ordini dei medici chirurghi e degli odontoiatri, in una pagina sul proprio sito anti-bufale Dottore ma è vero che. La pagina smonta alcuni dei miti errati più diffusi, come l’ipotesi che indossare la mascherina possa causare un avvelenamento da anidride carbonica o che indebolisca il sistema immunitario o ancora che ci sia una ridotta ossigenazione.
In particolare riguardo all’anidride carbonica gli esperti spiegano che “le molecole di CO2 sono minuscole – molto più piccole delle goccioline contenenti coronavirus che le maschere sono progettate per arrestare – e non possono essere intrappolate da un materiale traspirante”. La sovra-esposizione a questa sostanza, si presenterebbe soltanto se la mascherina fosse talmente ermetica da trattenere l’aria espirata, scrivono sulla pagina, ma nessuna mascherina presenta queste proprietà. Inoltre le mascherine non limitano la quantità di ossigeno inalato e la sensazione di scomodità nell’uso è legata ad altri meccanismi, neurologici e psicologici.
Ma cosa ci dicono gli studi pubblicati sulle riviste scientifiche internazionali?
Un gruppo di ricercatori delle Università di California (USA), Waterloo (Canada), British Columbia (Canada), Washington (USA), Winnipeg (Canada), e Vancouver (Canada), con uno studio multicentrico hanno dimostrato che gli effetti sull’organismo indotti dalle mascherine (sia chirurgiche, sia N95, sia mascherine industriali) sono minimi, spesso talmente modesti da non poter essere visti e ciò anche per esercizi molto intensi. Non hanno rilevato alcuna differenza legata al sesso o all’età. Gli unici soggetti che possono risentire dell’uso della mascherina sono quelli affetti da gravi malattie cardiache o polmonari.
Altri ricercatori hanno pubblicato un articolo in cui affermano che per giovani sani indossare una mascherina durante un test al cicloergometro, protratto sino all’esaurimento muscolare, non induce alcuna modificazione relativamente a saturazione arteriosa di ossigeno, indice di ossigenazione tissutale, frequenza cardiaca e sforzo percepito ciò in qualsiasi fase dell’esercizio.
Un altro gruppo di studiosi ha voluto verificare l’effeto della mascherina (chirurgica e N95) in soggetti affetti da grave pneumopatia. Anche in questi, a fronte di una modestissima diminuzione della concentrazione di ossigeno (attesa vista la gravità della malattia da cui erano affetti) non si è verificato alcun aumento nella concentrazione di anidride carbonica.
Degli studiosi statunitensi, dopo aver valutato che gli effetti fisiologici dell’uso di una mascherina sono pressoché nulli, hanno ipotizzato che le reazioni da taluni evidenziate, siano di natura psicologica, legate principalmente all’ansia
Lo sport nell’adolescenza e preadoloescenza. E’ tutto oro?
Che lo sport faccia bene è un concetto ampiamente accettato.
Che lo sport iniziato in giovane età faccia bene è, ache questo, un concetto ampiamente accettato.
I vantaggi della pratica sportiva in giovane età, adolescenziale e preadolescenziale, sono innumerevoli e riguardano sia l’aspetto fisico che quello psichico, emotivo e sociale.
Gli sport sono infatti in grado di aumentare l’autostima e offrono un’impareggiabile occasione di socializzazione fra “pari”. Tanto più vero nella società urbanizzata, dove le occasioni di incontro “libero”, non organizzato, sono di molto ridotte rispetto a quel che avveniva cinquanta o sessant’anni fa.
Però …
Troppo spesso lo sport giovanile viene caricato di aspettative di tipo economico, sia da parte dei tecnici e delle società sportive, sia da parte delle famiglie, che vedono nel successo sportivo una possibilità di vantaggio economico e talora una rivalsa nei confronti degli insuccessi sportivi o più genericamente sociali, di padri e madri.
Questo comporta la spinta all’ inizio precoce di attività di allenamento intensivo e di competizione, che induce, oltre ad un aumentata pressione psicologica a carico dei giovani atleti, anche un’accentuata esposizione a lesioni fisiche da “overuse”.
Cosa si intende per lesioni da overuse? Si tratta di lesioni dipendenti da attività svolte con carichi muscolo scheletrici submassimali ripetitivi intervallati da un periodo di recupero insufficiente per consentire all’organismo di mettere in atto gli opportuni adattamenti.
Le strutture più frequentemente danneggiate da questo tipo di approccio allo sport sono: le unità funzionali muscolo-tendinee, le ossa (a carico delle quali si può arrivare al verificarsi delle così dette “fratture da durata”), le borse. Nei soggetti in accrescimento si possono verificare anche danni alle apofisi ossee ed alle epifisi, cioè a quelle strutture che sono deputate all’accrescimento osseo.
Una pubblicazione sul British Journal of Sport Medicine (Di Fiori JP, Benjamin HJ, Brenner JS, et al. Overuse injuries and burnout in youth sports: a position statement from the American Medical Society for Sports Medicine Br J Sports Med 2014;48:287-288. ) ha cercato, mediante l’analisi comparata di vari studi di evidenziare:
- elementi che facilitino l’individuazione dei giovani a rischio di lesioni da “overuse” e di burnout da sport;
- individuare i fattori di rischio e le lesioni tipiche dei giovani atleti;
- descrivere quelle lesioni che possono comportare sequele a lungo termine;
- evidenziare i fattori di rischio ed i sintomi collegati al burnout nei giovani atleti;
- indicare azioni preventive per le lesioni da overuse.
Gli studi hanno evidenziato come l’incidenza di queste lesioni sia sottostimata.
Fra i fattori di rischio più importanti vanno ricordati: precedenti lesioni, fase di crescita rapida, nelle ragazze una storia di amenorrea, un equipaggiamento non adeguato in relazione al processo di crescita, un programma di allenamento intenso, un mancato rispetto di adeguati tempi di recupero (per esempio più competizioni nello stesso giorno o in giornate consecutive).
Per quel che riguarda le aspettative nei confronti del giovane atleta non si può tenere conto solo dell’età anagrafica, in quanto la variabilità individuale è molto ampia per quel che riguarda la maturità psicofisica. Aspettative sproporzionate inducono una caduta dell’autostima (se l’obiettivo è irraggiungibile la competizione può essere solo fonte di frustrazione) e di conseguenza l’abbandono.
Un’altro fattore di rischio è rappresentato dalla troppo precoce specializzazione nello sport che si è visto essere correlata con un più alto indice di abbandono ed una più frequente comparsa di sintomi da burnout.
Ma cosa fare per limitare gli effetti dannosi?
In primo luogo bisogna evitare allenamenti troppo frequenti nella settimana e nell’anno, così da rispettare corretti tempi di recupero. I programmi di allenamento devono essere individualizzati per tenere conto della velocità di accrescimento e delle caratteristiche psicofisiche di ogni giovane atleta. Prevedere una preparazione prima dell’inizio della stagione agonistica vera e propria. La preparazione preallenamento non deve essere mai trascurata, con una corretta pratica del riscaldamento e dello stretching. Bisogna enfatizzare il piacere che si può ottenere dalla pratica sportiva e dal miglioramento progressivo delle proprie abilità più che la competitività e l’obiettivo della vittoria.
Tranne che per quegli sport che obbligatoriamente richiedono una specializzazione molto precoce (nuoto, ginnastica, pattinaggio artistico … ) va incoraggiata, nei giovani, la diversificazione degli sport praticati.




